هل وجدت هذا المحتوى الطبي مفيداً؟
مفيد
غير مفيد
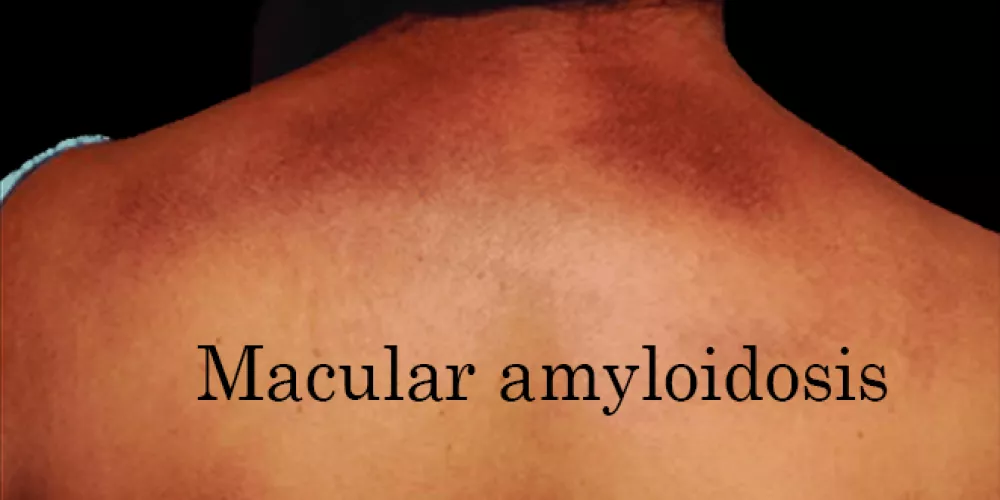
يظهر داء النشوانيات البقعي عادةً على هيئة بقع رمادية بنية اللون مثيرة للحكة تتراوح في حدتها من معتدلة إلى حادة، والتي تنتشر تدريجياً على شكل بقع ذات نمط متموج يتخلل الجزء العلوي من الظهر، وأحياناً تكون أقل انتشاراً في الذراعين والصدر والفخذين. داء النشواني البقعي هو واحد من الأنواع الأكثر شيوعاً من الأمراض الجلدية الموضعية الأولية المنسوبة للنشوانات؛ بالإضافة إلى أن الآليات الجزيئية الدقيقة الكامنة وراء التسبب في المرض غير معروفة.
يوجد ثلاثة أشكال من الأمراض الجلدية الموضعية الأولية المنسوبة للنشوانات.
الأشكال الرئيسية الثلاثة من الداء النشواني الجلدي هي:
يمكن أن يكون لدى المرضى في بعض الأحيان نتائج جسدية لكل من داء النشوانيات الحزاز والأميلويد البقعي، والمعروفة باسم داء النشوانيات ثنائي الطور.
الداء النشواني البقعي هو مرض مزمن ويعتقد على أنه ينجم عن مجموعة من الأسباب الجينية والبيئية، متسبباً في حكة تستمر لفترات طويلة كعامل رئيسي للمرض، وتعوق بشكل كبير نوعية الحياة؛ بالإضافة إلى المظهر المشوه بسبب البقع وآثار الحك (خاصة على الوجه واليدين).
لم يتم الإبلاغ عن تطور داء النشوانيات البقعي إلى مرض يؤثر على كامل الجسم مع رواسب اميلويد التي تنحصر على الجلد. ومع ذلك، هناك أدلة تربط بين الأمراض الجلدية الموضعية الأولية المنسوبة للنشوانات الجلدية لمجموعة متنوعة من الاضطرابات المناعية؛ بما في ذلك:
تم الإبلاغ عن داء النشواني البقعي مع عدة أنواع من الأورام الصماء:
الأشخاص الأكثر عرضة للمرض:
انتشار الداء النشواني البقعي هو أكثر شيوعاً بين الآسيويين والشرق أوسطيين وأميركا الجنوبية عن غيرهم من الناس. في العديد من الدراسات، يبدو أن داء النشوانيات البقعي يؤثر على النساء أكثر من الرجال. داء النشواني البقعي هو مرض يؤثر أكثر على البالغين كذلك.
رواسب الأميلويد في الداء النشواني البقعي مشتقة من الخَلِايَّا الكِيراتينِيَّة. الأسباب المرضية الدقيقة التي تؤدي إلى موت الخلايا المبرمج للخلايا الكيراتينية ليست واضحة، لكن الصدمة مثل الاحتكاك (الفرك والخدش)، والتاريخ الوراثي، والعوامل المعدية، والأشعة فوق البنفسجية هي أسباب محتملة.
رواسب الأميلويد في الداء النشواني البقعي مشتقة من الخَلِايَّا الكِيراتينِيَّة. الأسباب المرضية الدقيقة التي تؤدي إلى موت الخلايا المبرمج للخلايا الكيراتينية ليست واضحة، لكن الصدمة مثل الاحتكاك (الفرك والخدش)، والتاريخ الوراثي، والعوامل المعدية، والأشعة فوق البنفسجية هي أسباب محتملة.
يتم تشخيص الداء النشواني البقعي سريرياً. وتكون الأشكال الأكثر شيوعاً التي يتم العثور عليها عند الفحص بالمجهر المكبر بالعيادة هي محور مركزي محاط بصبغات بنية أو بيضاء اللون، بما في ذلك الخطوط المشعة، وبقع، وتساقط لطبقات من الجلد الجاف. بعض الحالات تستدعي أخذ عينة من الجلد لمزيد من الفحوصات.
يتم تشخيص الداء النشواني البقعي سريرياً. وتكون الأشكال الأكثر شيوعاً التي يتم العثور عليها عند الفحص بالمجهر المكبر بالعيادة هي محور مركزي محاط بصبغات بنية أو بيضاء اللون، بما في ذلك الخطوط المشعة، وبقع، وتساقط لطبقات من الجلد الجاف. بعض الحالات تستدعي أخذ عينة من الجلد لمزيد من الفحوصات.
تشمل الطرائق العلاجية المقترحة الأدوية الموضعية والفموية والعلاج الضوئي والعلاج الكهربائي وعلاج الجلد بالجراحة التجميلية والليزر. ومع ذلك، هناك نقص في الأدلة والتجارب والفعالية، والتي تستند فقط إلى الدراسات الصغيرة وتقارير الحالات الفردية، حيث لم يتم إنشاء علاج موحد. مع تزايد التقدير لأهمية السيطرة على الحكة كمحفز رئيسي لترسب الأميلويد، غالباً ما يتم توجيه طرق العلاج نحو تخفيف الحكة.
خيارات أخرى:
يمكن للعلاج بالأشعة فوق البنفسجية (UV-B) أن يوفر تخفيفًا للأعراض. كما يمكن تحفيز الأعصاب كهربائياً عبر الجلد.
وتشمل الاستراتيجيات المقترحة لإزالة الأضرار الناتجة عن المرض عن طريق استخدام الليزر، واستئصال الأجزاء المتضررة من البشرة. ومع ذلك، عادة ما تتكرر الآفات والحكة فوراً بعد هذه العلاجات. قد تكون نتيجة العلاجات الكهربائية وكحت الجلد أكثر فعالية ومقبولة بالمقارنة بالطرق الأخرى.
الليزر فعال في الحد من درجة تصبغ داء النشواني البقعي.
العلاج بالليزر وثاني أكسيد الكربون CO2.
أظهرت النتائج تحسينات كبيرة في الأشخاص اللذين عولجوا بعلاج ثاني أكسيد الكربون الجزئي، باستخدام إما الاجتثاث السطحي أو التجديد العميق. كان كلا الأسلوبين فعالين في الحد من التصبغ والسماكة في الجلد والحكة ورواسب الاميلويد. ومع ذلك، فإن الاجتثاث السطحي قدم خفضًا أكبر في التصبغ مع انخفاض الألم بشكل كبير.
الهدف من العلاج الدوائي هو تقليل المرض والحد من الأعراض.
عادة، يتم وصف مضادات الهيستامين لتخيف الشعور بالرغبة في الحك وتكون فعالة بشكل معتدل. يعد دمج ثنائي ميثيل سلفوكسيد الموضعي مع الاستردادات الموضعية من الطرق الأخرى الأكثر فعالية لمنع الحكة الموضعية. ويوجد المركب على شكل بخاخ أو مرهم أو كريم.
تشمل الطرائق العلاجية المقترحة الأدوية الموضعية والفموية والعلاج الضوئي والعلاج الكهربائي وعلاج الجلد بالجراحة التجميلية والليزر. ومع ذلك، هناك نقص في الأدلة والتجارب والفعالية، والتي تستند فقط إلى الدراسات الصغيرة وتقارير الحالات الفردية، حيث لم يتم إنشاء علاج موحد. مع تزايد التقدير لأهمية السيطرة على الحكة كمحفز رئيسي لترسب الأميلويد، غالباً ما يتم توجيه طرق العلاج نحو تخفيف الحكة.
خيارات أخرى:
يمكن للعلاج بالأشعة فوق البنفسجية (UV-B) أن يوفر تخفيفًا للأعراض. كما يمكن تحفيز الأعصاب كهربائياً عبر الجلد.
وتشمل الاستراتيجيات المقترحة لإزالة الأضرار الناتجة عن المرض عن طريق استخدام الليزر، واستئصال الأجزاء المتضررة من البشرة. ومع ذلك، عادة ما تتكرر الآفات والحكة فوراً بعد هذه العلاجات. قد تكون نتيجة العلاجات الكهربائية وكحت الجلد أكثر فعالية ومقبولة بالمقارنة بالطرق الأخرى.
الليزر فعال في الحد من درجة تصبغ داء النشواني البقعي.
العلاج بالليزر وثاني أكسيد الكربون CO2.
أظهرت النتائج تحسينات كبيرة في الأشخاص اللذين عولجوا بعلاج ثاني أكسيد الكربون الجزئي، باستخدام إما الاجتثاث السطحي أو التجديد العميق. كان كلا الأسلوبين فعالين في الحد من التصبغ والسماكة في الجلد والحكة ورواسب الاميلويد. ومع ذلك، فإن الاجتثاث السطحي قدم خفضًا أكبر في التصبغ مع انخفاض الألم بشكل كبير.
الهدف من العلاج الدوائي هو تقليل المرض والحد من الأعراض.
عادة، يتم وصف مضادات الهيستامين لتخيف الشعور بالرغبة في الحك وتكون فعالة بشكل معتدل. يعد دمج ثنائي ميثيل سلفوكسيد الموضعي مع الاستردادات الموضعية من الطرق الأخرى الأكثر فعالية لمنع الحكة الموضعية. ويوجد المركب على شكل بخاخ أو مرهم أو كريم.
https://www.dermnetnz.org/topics/amyloidosis/
https://www.dermatologyadvisor.com/dermatology/macular-amyloidosis-friction-amhyloidosis/article/691291/
https://emedicine.medscape.com/article/1102860-medication
هل وجدت هذا المحتوى الطبي مفيداً؟
مفيد
غير مفيد
محتوى طبي موثوق من أطباء وفريق الطبي
أخبار ومقالات طبية
آخر مقاطع الفيديو من أطباء متخصصين
144 طبيب
موجود حاليا للإجابة على سؤالك
هل تعاني من اعراض الانفلونزا أو الحرارة أو التهاب الحلق؟ مهما كانت الاعراض التي تعاني منها، العديد من الأطباء المختصين متواجدون الآن لمساعدتك.
ابتداءً من
7.5 USD فقط
ابدأ الانمصطلحات طبية مرتبطة بأمراض الاستقلاب
أدوية لعلاج الأمراض المرتبطة بأمراض الاستقلاب