هل وجدت هذا المحتوى الطبي مفيداً؟
مفيد
غير مفيد
تعرف الذئبة (بالإنجليزية: Lupus) أو ما تسمى أيضاً بالذئبة الحمراء، بأنه مرض التهابي مزمن، يحدث عندما يقوم جهاز المناعة بمهاجمة خلايا وأعضاء الجسم ذاته. ويصيب الالتهاب الناتج عن هذا المرض العديد من أعضاء الجسم، مثل: الجلد، والمفاصل، والقلب، والرئتين، والكلى، وخلايا الدم.
هل مرض الذئبة الحمراء مميت؟ غالباً ما يصيب الذئبة النساء دون معرفة السبب، وكان ينظر في الماضي إلى مرض الذئبة الحمراء على أنه مرض يدعو للقلق، وذات نتائج مستقبلية وخيمة، غير أنه الآن، وبسبب تحسن وسائل التشخيص والعلاج، يستطيع معظم المرضى المصابون به العيش حياة عادية ونشطة. [1]
تشمل أنواع الذئبة الحمراء ما يلي: [2]
قد تبقى الذئبة الحمراء عند حديثي الولادة عدة أشهر قبل أن يتلاشى ويختفي كلياً. غير أنه قد يؤدي أحياناً إلى إصابة الجهاز الكهربائي لقلب الوليد باضطراب، وهذه الحالة تسمى حصر القلب الخلقي (بالإنجليزية: Congenital Heart Block).
يعد مرض الذئبة الحمراء من أمراض المناعة الذاتية (بالإنجليزية: Autoimmune Disease)، وهذا يعني بأن جهاز المناعة عند الإنسان، بدلاً من أن تقتصر وظيفته على مهاجمة المواد الغريبة التي تدخل جسمه مثل: البكتيريا والفيروسات، يقوم أيضاً بمهاجمة خلايا الجسم السليمة، وهذا يؤدي إلى التهاب وتلف العديد من أعضاء الجسم، كما ذكر سابقاً، وهي: المفاصل، والجلد والكلى والقلب والرئتين والأوعية الدموية والدماغ. [1,2]
ومع أن سبب حصول هذه الظاهرة ما زال غير معروف، إلا أنه يعتقد بأن سبب الذئبة الحمراء قد يعود إلى الجمع بين الأسباب الوراثية (الجينية) والأسباب البيئية. فمثلاً قد يرث الشخص القابلية للمرض، غير أنه لا يصاب به إلا عندما يتعرض لتأثير عامل معين في البيئة المحيطة به، مثل: الإصابة بفيروس معين أو نتيجة تناوله لدواء معين.
هناك عدة عوامل تساعد على الإصابة بالذئبة الحمراء، وهي: [1,2]
قد تظهر أعراض الذئبة الحمراء أو علاماتها فجأة أو بشكل تدريجي، وقد تكون خفيفة أو شديدة، ومؤقتة أو دائمة. وعادة يكون للذئبة خصائص ومميزات معتدلة، تأتي على شكل مراحل (نوبات) من تفاقم الأعراض، تليها فترة من التحسن، أو حتى اختفاء الأعراض والعلامات لمدة معينة، والذي يعرف بمرحلة الخمود (بالإنجليزية: Remission). [1,2,3]
وتعتمد أعراض الذئبة الحمراء وعلاماتها على نوع المرض الذي يصيب المريض، والأعضاء التي تتأثر به، نذكر منها ما يلي:
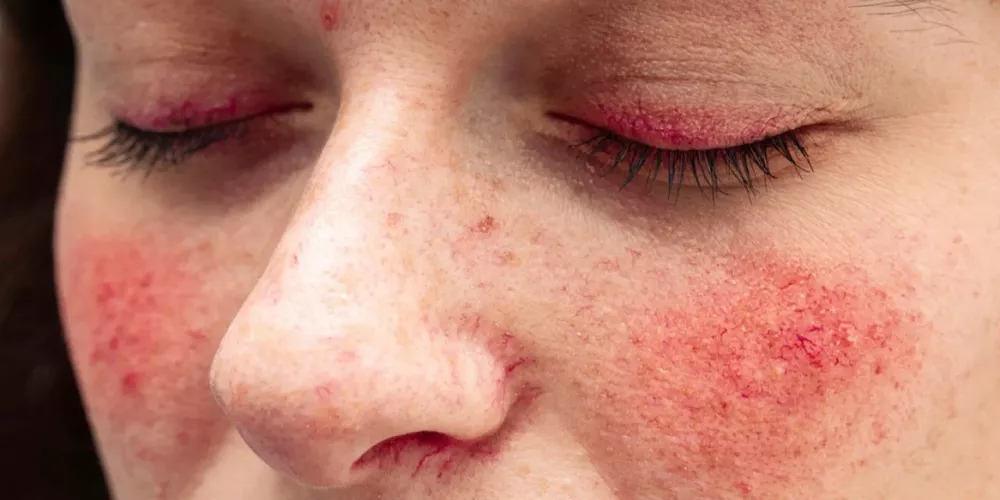
أما بالنسبة لأعراض الذئبة الحمراء في الوجه، فتشمل ما يلي:
من أعراض الذئبة الحمراء على المفاصل أن أغلب المرضى يعانون من ألم وانتفاخ في المفاصل خاصة مفاصل الأصابع، واليد، والمرفق والركب.
قد تصيب الذئبة الحمراء الكلى، ومن أعراض الذئبة الحمراء على الكلى ما يلي:
اقرأ أيضاً: الذئبة الحمراء والحمل
قد تظهر أعراض الذئبة الحمراء أو علاماتها فجأة أو بشكل تدريجي، وقد تكون خفيفة أو شديدة، ومؤقتة أو دائمة. وعادة يكون للذئبة خصائص ومميزات معتدلة، تأتي على شكل مراحل (نوبات) من تفاقم الأعراض، تليها فترة من التحسن، أو حتى اختفاء الأعراض والعلامات لمدة معينة، والذي يعرف بمرحلة الخمود (بالإنجليزية: Remission). [1,2,3]
وتعتمد أعراض الذئبة الحمراء وعلاماتها على نوع المرض الذي يصيب المريض، والأعضاء التي تتأثر به، نذكر منها ما يلي:
أما بالنسبة لأعراض الذئبة الحمراء في الوجه، فتشمل ما يلي:
من أعراض الذئبة الحمراء على المفاصل أن أغلب المرضى يعانون من ألم وانتفاخ في المفاصل خاصة مفاصل الأصابع، واليد، والمرفق والركب.
قد تصيب الذئبة الحمراء الكلى، ومن أعراض الذئبة الحمراء على الكلى ما يلي:
اقرأ أيضاً: الذئبة الحمراء والحمل
من الصعب تشخيص الذئبة الحمراء وذلك بسبب اختلاف أعراض وعلامات المرض من شخص إلى آخر، إضافة الى أن هذه الأعراض والعلامات تتغير مع الزمن وتتداخل مع أعراض وعلامات أمراض أخرى. [2]
يقوم الطبيب بالفحص البدني للمريض للتحقق من وجود أحد الأعراض المرتبطة بمرض الذئبة، والتي تشتمل على:
قد يقوم الطبيب بإجراء فحوصات أخرى للتأكد من تشخيص مرض الذئبة، مثل: [2]
من الصعب تشخيص الذئبة الحمراء وذلك بسبب اختلاف أعراض وعلامات المرض من شخص إلى آخر، إضافة الى أن هذه الأعراض والعلامات تتغير مع الزمن وتتداخل مع أعراض وعلامات أمراض أخرى. [2]
يقوم الطبيب بالفحص البدني للمريض للتحقق من وجود أحد الأعراض المرتبطة بمرض الذئبة، والتي تشتمل على:
قد يقوم الطبيب بإجراء فحوصات أخرى للتأكد من تشخيص مرض الذئبة، مثل: [2]
هل يمكن علاج الذئبة الحمراء نهائياً؟ عادة تستخدم ثلاثة أنواع من الأدوية لعلاج الذئبة الحمراء في حال كانت الأعراض والعلامات خفيفة الوقعة على المريض. أما في حال كانت الصورة السريرية أكثر شراسة (مضاعفات كلوية، التهاب الأوعية الدموية ونوبات صرع) فيتم رفع جرعة الأدوية إضافة إلى استخدام أدوية كابتة المناعة (بالإنجليزية: Immunosuppressive) التي سيأتي شرحها لاحقاً. [1,2,3]
بصورة عامة، في حال تشخيص الذئبة لأول مرة، تعطى الأدوية الثلاثة التالية للذئبة الحمراء الخفيفة أو المتوسطة:
ولتفادي المضاعفات الناتجة عن الستيرويدات، يحاول الأطباء إعطاء المريض أقل جرعة ممكنة من هذه الأدوية، إضافة الى أقصر فترة ممكنة من العلاج. كما أن تناول الستيرويدات يوماً بعد يوم، إضافة الى أن تناول أقراص الكالسيوم وفيتامين D يقلل من إمكانية الإصابة بهشاشة العظام.
أما علاج النوع الشرس من مرض الذئبة، فيتمثل فيما يلي:
وهذه الأدوية هي:
إن بعض هذه الأدوية يؤخذ عن طريق الفم، أما البعض الآخر فيؤخذ عن طريق الوريد.
اقرأ أيضاً: علاج الذئبة الحمراء بالاعشاب الطبيعية
هل يمكن علاج الذئبة الحمراء نهائياً؟ عادة تستخدم ثلاثة أنواع من الأدوية لعلاج الذئبة الحمراء في حال كانت الأعراض والعلامات خفيفة الوقعة على المريض. أما في حال كانت الصورة السريرية أكثر شراسة (مضاعفات كلوية، التهاب الأوعية الدموية ونوبات صرع) فيتم رفع جرعة الأدوية إضافة إلى استخدام أدوية كابتة المناعة (بالإنجليزية: Immunosuppressive) التي سيأتي شرحها لاحقاً. [1,2,3]
بصورة عامة، في حال تشخيص الذئبة لأول مرة، تعطى الأدوية الثلاثة التالية للذئبة الحمراء الخفيفة أو المتوسطة:
ولتفادي المضاعفات الناتجة عن الستيرويدات، يحاول الأطباء إعطاء المريض أقل جرعة ممكنة من هذه الأدوية، إضافة الى أقصر فترة ممكنة من العلاج. كما أن تناول الستيرويدات يوماً بعد يوم، إضافة الى أن تناول أقراص الكالسيوم وفيتامين D يقلل من إمكانية الإصابة بهشاشة العظام.
أما علاج النوع الشرس من مرض الذئبة، فيتمثل فيما يلي:
وهذه الأدوية هي:
إن بعض هذه الأدوية يؤخذ عن طريق الفم، أما البعض الآخر فيؤخذ عن طريق الوريد.
اقرأ أيضاً: علاج الذئبة الحمراء بالاعشاب الطبيعية
للتعايش مع مرض الذئبة الحمراء وللتقليل من حدته، يجب على المريض اتباع التعليمات التالية: [1]
اقرأ أيضاً: النظام الغذائي لمرضى الذئبة الحمراء
يؤدي الالتهاب الناتج عن الإصابة بالذئبة الحمراء إلى التأثير السلبي على عدة أعضاء وأجهزة في الجسم، منها: [1]
يؤدي الالتهاب الناتج عن الإصابة بالذئبة الحمراء إلى التأثير السلبي على عدة أعضاء وأجهزة في الجسم، منها: [1]
هذا المرض مزمن يحتاج الى المتابعة الدائمة. يدخل المريض في تذبذب للأعراض حيث تمر فترات يكون المريض فيها خال من الأعراض ولكن هناك فترات يأتي فيها المرض بقوة.
هل مرض الذئبة الحمراء يسبب الوفاة؟ تعتمد علاقة مرض الذئبة الحمراء والموت على شدته ويختلف بين المصابين وكلما كان اكتشاف وعلاج المرض في وقت مبكر كلما كان أفضل، حيث يكون المرض شديد خلال السنوات الأولى من الإصابة وفي المرضى الأقل من 40 عام وإذا ألحق مرض الذئبة الحمراء الضرر بالكلى قد يؤدي إلى مضاعفات خطيرة بسبب الفشل الكلوي. [3]
هذا المرض مزمن يحتاج الى المتابعة الدائمة. يدخل المريض في تذبذب للأعراض حيث تمر فترات يكون المريض فيها خال من الأعراض ولكن هناك فترات يأتي فيها المرض بقوة.
هل مرض الذئبة الحمراء يسبب الوفاة؟ تعتمد علاقة مرض الذئبة الحمراء والموت على شدته ويختلف بين المصابين وكلما كان اكتشاف وعلاج المرض في وقت مبكر كلما كان أفضل، حيث يكون المرض شديد خلال السنوات الأولى من الإصابة وفي المرضى الأقل من 40 عام وإذا ألحق مرض الذئبة الحمراء الضرر بالكلى قد يؤدي إلى مضاعفات خطيرة بسبب الفشل الكلوي. [3]
هل وجدت هذا المحتوى الطبي مفيداً؟
مفيد
غير مفيد
سؤال من أنثى سنة
في علم المناعة
سؤال من ذكر سنة
في علم المناعة
سؤال من ذكر سنة
في علم المناعة
سؤال من ذكر سنة
في علم المناعة
محتوى طبي موثوق من أطباء وفريق الطبي
أخبار ومقالات طبية
آخر مقاطع الفيديو من أطباء متخصصين
144 طبيب
موجود حاليا للإجابة على سؤالك
هل تعاني من اعراض الانفلونزا أو الحرارة أو التهاب الحلق؟ مهما كانت الاعراض التي تعاني منها، العديد من الأطباء المختصين متواجدون الآن لمساعدتك.
ابتداءً من
7.5 USD فقط
ابدأ الانمصطلحات طبية مرتبطة بعلم المناعة
أدوية لعلاج الأمراض المرتبطة بعلم المناعة